Krampfadern
Eine Krampfader ist eine erweiterte nicht mehr funktionsfähige Vene, die meist im Bereich der Beine zu finden ist.
Im gesunden Beingefäßsystem versorgen die Arterien die Beine (Muskulatur, Haut, Knochen, Bindegewebe) mit sauerstoffreichem Blut und die Venen sind für den Abtransport des sauerstoffarmen Blutes zum Herzen zuständig.
Das sauerstoffarme Blut wird über die Beckenvenen und die große Hohlvene wieder in Richtung Lunge transportiert. Dort wird es dann mit Sauerstoff angereichert und über das Herz und die Arterien im Körper verteilt. Alle Organe und das Gewebe werden auf diesem Weg wieder mit sauerstoffreichem Blut versorgt.
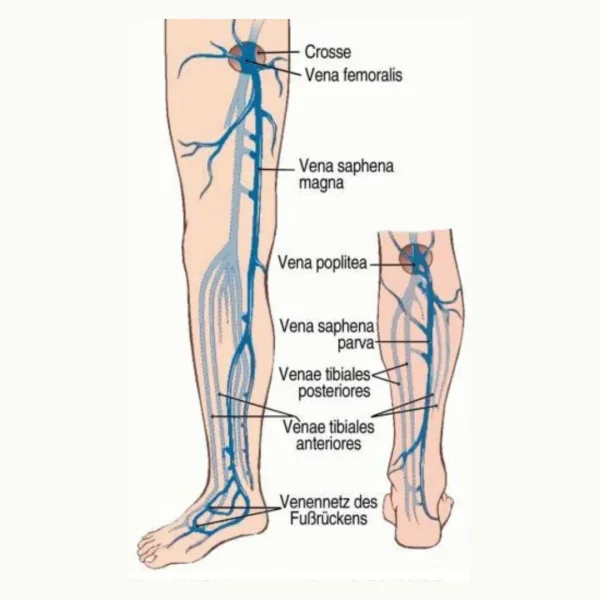
Unsere Beinvenen sind in ein tiefes und ein oberflächliches Venensystem aufgeteilt, dass durch multiple Verbindungsvenen (Perforansvenen) miteinander in Kommunikation steht. Das oberflächliche Venensystem liegt wie ein Netz epifaszial (über den Faszien) im Unterhautfettgewebe und ist durch bis zu 150 Perforansvenen (pro Bein) mit dem tiefen subfaszial (unter den Faszien in der Tiefe) gelegenen Venensystem verbunden. (siehe Abbildung)
Die Vena saphena magna verläuft vom Innenknöchel an der inneren Seite des Beines bis in die Leiste, wo Sie in der sogenannten Crosse (dem Venenstern) in die tiefe Beinvene (Vena femoralis) mündet. Analog beginnt die Vena saphena parva hinter dem Außenknöchel und verläuft dann über die Wade mittig am Unterschenkel bis in die Kniekehle. Hier mündet Sie in die tiefe Kniekehlenvene (Vena poplitea).
Alle diese Venen verfügen über unzählige Venenklappen (sogenannte Taschenklappen).
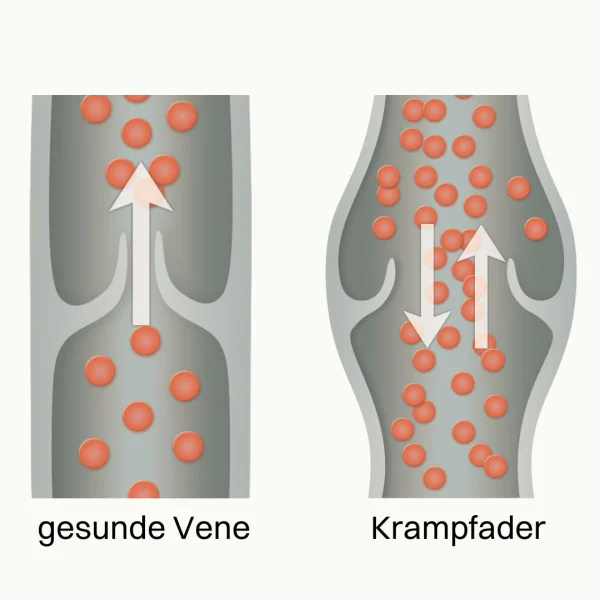
Die Venenklappen bestehen aus Bindegewebe und verhindern, dass das venöse, sauerstoffarme Blut wieder durch die Schwerkraft in Richtung Fuß fließt. Damit die Venenklappen gut funktionieren, ist ein gesundes und stabiles Bindegewebe essentiell.
Die Beinvenen sind also für den Abtransport des sauerstoffarmen Blutes in Richtung Herzen zuständig. Sie werden in Ihrer Transportfunktion durch die Muskulatur unterstützt. Wenn die Beinmuskulatur - vor allem im Fuß und Wadenbereich - aktiviert wird, kommt es automatisch zu einer Kompression (Zusammendrücken) der Venen, sodass diese das Blut in Richtung Herzen transportieren können: die sogenannte Muskelpumpe.
Krampfadern sind eine chronische Volkskrankheit! Ist das Bindegewebe geschwächt, kann dies zur Schädigung und Dysfunktion der Venenklappen und der Venen führen. Der Abtransport des sauerstoffarmen Blutes in Richtung Herz kann nicht mehr richtig stattfinden!
Was sind Krampfadern?
Krampfadern sind defekte, nicht mehr voll funktionsfähige Venen, die meist an den Beinen auftreten.
In den Venen entstehen durch die defekten Venenklappen Blutverwirbelungen und eine Druckerhöhung: ein sogenannter venöser Bluthochdruck (ambulatorische venöse Hypertonie).
Nach und nach kommt es dadurch zur Deformierung und Aussackung der Venen, da diese dem Druck nicht mehr standhalten können.
Es entstehen Krampfadern (Varizen, Varikosis) und eine chronisch venöse Insuffizienz (CVI). Der normale Rücktransport des sauerstoffarmen Blutes zum Herzen kann nicht mehr richtig stattfinden.
Welche Arten von Krampfadern gibt es?
Von einer Stammveneninsuffizienz oder Varikosis spricht man, wenn die Venen des oberflächlichen Beinvenensystems – die vordere Stammvene Vena saphena magna (große Rosenvene), die hintere Stammvene Vena saphena parva (kleine Rosenvene) und die Perforansvenen – defekte Venenklappen aufweisen und damit der Rücktransport des Blutes zum Herzen verhindert wird.
Man spricht von einem venösen Reflux: Es ensteht eine ambulatorische venöse Hypertonie (ein venöser Bluthochdruck). Das Krampfaderleiden weist im Verlauf des Lebens eine Progression auf und ist als eine chronische Erkrankung anzusehen. Man spricht von einer chronisch venösen Insuffizienz (CVI).
Die Prävention steht für uns an erster Stelle.
Wie werden Krampfadern diagnostiziert?
Es ist essentiell, eine sorgfältige körperliche Untersuchung, Anamnese und Ultraschalluntersuchung (Duplex-Sonographie) durch eine Phlebologin oder Gefäßchirurgin durchzuführen zu lassen, um die Varikosis richtig einschätzen und behandeln zu können. Die körperliche Untersuchung gibt bereits einen Hinweis auf die Lokalisation und Ursache Ihres Krampfaderleidens. Mit Hilfe der Duplex-Sonographie kann Ihre Phlebologin das Beinvenensystem sichtbar machen und eine sorgfältige Funktionsprüfung durchführen.
In den meisten Fällen ist nur ein umschriebener Anteil des oberflächlichen Venensystems oder der Perforansvenen betroffen, sodass eine phlebologische Expertise zur Lokalisation der Ursache und Bestimmung der Refluxstrecke für eine erfolgreiche und nachhaltige Therapie unumgänglich sind. Gesunde Venenanteile werden stets geschont.
Welche Folgeschäden können bei unbehandelten Krampfadern und einer chronisch venösen Insuffizienz auftreten?
Vor allem im Bereich der Unterschenkel und Füße, wo die Schwerkraft am höchsten ist, kann es im Verlauf der Erkrankung zur Ausbildung von chronischen Veränderungen kommen.
Durch den dauerhaft schlechten Blutfluss und den Blutstau im Gewebe kommt es zu Ödemen (Wassereinlagerungen) und zu einer Aktivierung des Bindegewebes.
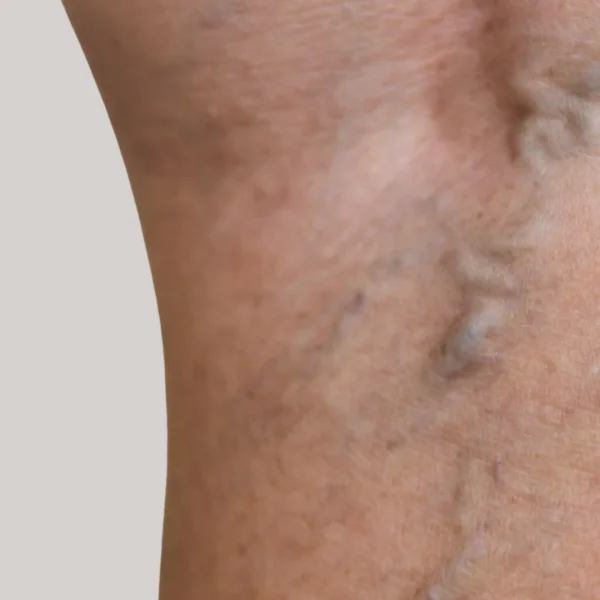
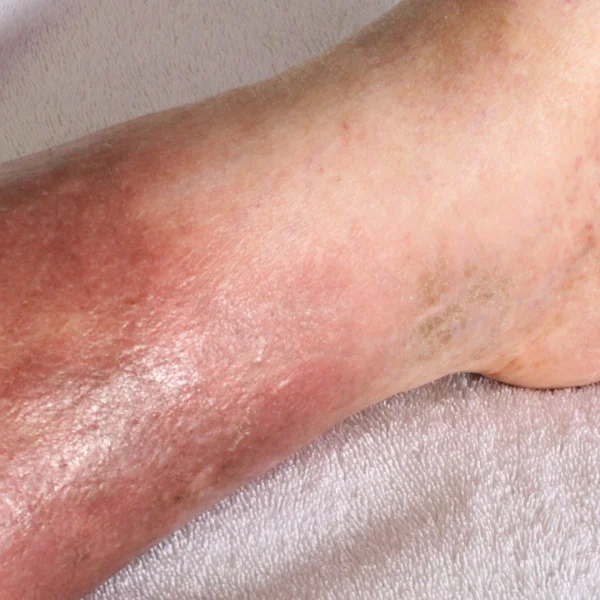
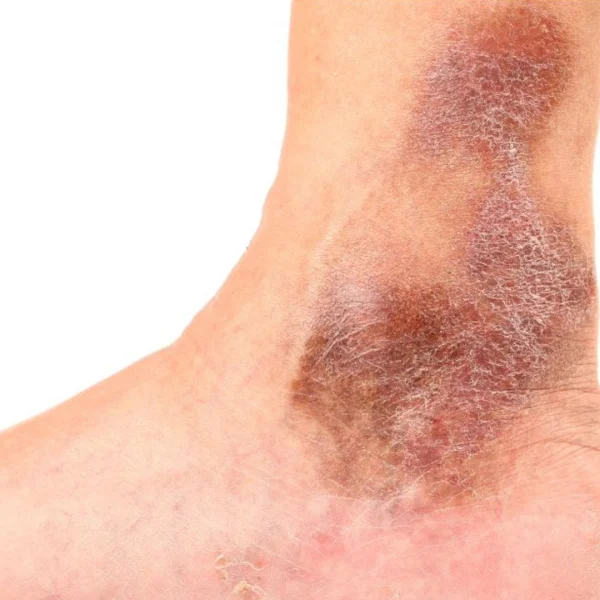
Dies kann zu zunehmenden, irreversiblen Gewebsverhärtungen und Hautverfärbungen (Lipodermatofasziosklerose siehe Abb.) führen.
Die Haut ist trocken und juckt häufig, ein Stauungsekzem mit Juckreiz kann sich ausbilden.
Durch die unzureichende Gewebsversorgung mit Sauerstoff kann es bei weiterem Fortschreiten der chronisch venösen Insuffizienz zu Narbenbildungen und Ausbildung von weißen Hautarealen kommen (Atrophie blanche). Im fortgeschrittenen Stadium kann es zu chronischen, irreversiblen Hautveränderungen wie einer Lipodermatofasziosklerose kommen.
Im Spätstadium der Varikosis können diese Veränderungen dann zu einer offenen Wunde am Bein, dem sogenannten Ulcus cruris, führen.
Das venöse Ulcus cruris (keine Bilddarstellung) stellt eine Komplikation dar, die wir heute bei frühzeitiger Diagnostik und Therapie erfolgreich verhindern können, und die nicht mehr sein muss.
FAQ zur Diagnose Krampfadern
Sollte man Krampfadern behandeln oder kann man abwarten?
Es ist sinnvoll, ein Krampfaderleiden frühzeitig zu behandeln, um chronische irreversible Langzeitschäden, wie Schwellungen, oberflächliche und tiefe Venenthrombosen und ein Ulcus cruris (offenes Beins) zu verhindern. Eine dauerhafte Kompressionstherapie darf nicht mehr Mittel der Wahl sein.
Die weiterhin weit verbreitete Meinung, dass kein medizinischer Handlungsbedarf besteht, wenn man keine Beschwerden hat und es nur „nicht so schön aussieht“ oder „eigentlich nicht stört“, ist absolut veraltet und entspricht nicht den heute gültigen Standards der phlebologischen Leitlinien.
Eine tägliche, dauerhafte Kompressionstherapie zur Behandlung des Venenleidens zu empfehlen, ist heute nicht mehr Therapie der ersten Wahl.
Studien belegen außerdem, dass die Lebensqualität bei symptomatischem Krampfaderleiden deutlich beeinträchtigt ist und eine Therapie der Varikosis zur Verbesserung der Lebensqualität führt.
Welches Ziel hat eine phlebologische Behandlung des Krampfaderleidens?
Das Ziel der Behandlung der Varikosis besteht in der Normalisierung oder Besserung des venösen Blutflusses und in der Vermeidung des Krankheitsprogresses.
Durch die Behandlung der Krampfadern kommt es meist rasch zu einer Besserung oder Beseitigung von Stauungsbeschwerden (Schwere Beine, Spannungsgefühl, Hitze, Schmerzen) und zu einem Rückgang eines dauerhaften Ödems. Die Haut und das Gewebe können sich nach Beseitigung des venösen Bluthochdruckes wieder erholen.
Dies führt zur Abheilung venöser Ulcerationen (offenes Bein) und senkt die Rezidivrate (Wiederauftreten) eines Ulcus cruris venosum und anderen Formen trophischer Störungen der Haut und des Gewebes (Verfärbungen, Verhärtungen, Narben).
Sind die Krampfadern behandelt, werden automatisch auch die Rate an weiteren, durch die Varikosis verursachte Komplikationen wie z. B. oberflächlichen und tiefen Venenthrombosen, eine Leitveneninsuffizienz, ein arthrogenes Stauungssyndrom und Blutungen aus Krampfadern gesenkt.
Kann man die Krampfadern einfach verschließen oder entfernen? Fehlen diese dem Körper dann nicht?
Das Venensystem des Beins ist als Parallelsystem anzusehen, es gibt ein tiefes Venensystem (die sogenannten Leitvenen), bestehend aus den paarig angelegten Unterschenkelvenen (Vv. tibialis anteriores, Vv. tibialis posteriores, Vv. fibulares) und den größeren Kollektorvenen in Kniebereich (V. poplitea) und im Oberschenkel- und Leistenbereich (V. femoralis). Im gesunden System leisten die tiefen Beinvenen ca. 90% der Arbeit des venösen Blutrücktransportes zum Herzen und die oberflächlichen Beinvenen nur ca. 10%.
Ihr Körper benötigt diese oberflächlichen, defekten Venen nicht und ist Ihnen sogar dankbar, wenn die Venen nicht mehr vorhanden sind. So kann sich der Blutfluss im Bein wieder normalisieren und das tiefe Venensystem wird auf Dauer entlastet und geschont. Eine Leitveneninsuffizienz der tiefen Beinvenen kann so verhindert werden.
Es gibt unzählige Verbindungsvenen (Perforansvenen) und Umgehungskreisläufe, die dann die Funktion übernehmen und das Blut über die tiefen Beinvenen und die verbliebenen, gesunden oberflächlichen Beinvenen abtransportieren. Der Blutfluss normalisiert sich wieder.
Können alle Krampfadern behandelt werden?
Prinzipiell sind alle primären Krampfadern behandelbar und sollten auch zum Wohle Ihrer Beine lieber zu früh als zu spät behandelt werden.
Ansonsten könnte ein Folgeschaden des tiefen Venensystems entstehen. Kommt es zu einem dauerhaften, venösen Bluthochdruck im tiefen Beinvenensystem, kann dies zu einem nachhaltigen Klappenschaden führen und es entsteht eine Leitveneninsuffizienz.
Die Therapie der Wahl bei einer Schädigung und chronischen Erkrankung des tiefen Venensystems ist eine dauerhafte, tägliche Kompressionstherapie durch angepasste Kompressionsstrümpfe der Kompressionsklasse II (CCL 2) nach Maß.
Eine Ausnahme sind sogenannte sekundäre Krampfadern, die sich aufgrund einer Thrombose der tiefen Beinvenen entwickelt haben und einen notwendigen Umgehungskreislauf darstellen. Diese sind schwierig behandelbar und gehören auf jeden Fall in die Hand eines Spezialisten.
Was erwartet mich in der Venensprechstunde?
Wir bei veins.berlin sind der Überzeugung, dass jedes Bein und jeder Körper einzigartig ist und auch das rechte und linke Bein eines Menschen sich in vielerlei Hinsicht unterscheiden.
Jedes nachhaltige Therapiekonzept zur Behandlung Ihrer Varikosis sollte auf der Basis einer umfassenden Gefäßdiagnostik durch einen spezialisierten Gefäßchirurgen oder Phlebologen erfolgen. Durch den Einsatz hochmoderner Ultraschallgeräte lässt sich mittels Doppler- und Duplexsonographie heute fast jede Fragestellung zügig, schmerzfrei und ohne Strahlenbelastung klären.
Mit Hilfe der Sonographie kann die Phlebologin Ihre Beinvenen sichtbar machen und die Ursache der Krampfadererkrankung zügig klären. Nur in Einzelfällen ist eine weiterführende Diagnostik durch ein sogenanntes bildgebendes Verfahren (MR-Angiographie oder Phlebographie) sinnvoll. Unsere Ärztinnen bei veins.berlin sind Fachärztinnen für Gefäßchirurgie und Phlebologie und verfügen über eine langjährige phlebologische Expertise.
Wir erstellen Ihnen im Rahmen der Sprechstunde und der Untersuchungen einen individuellen, auf Ihre Bedürfnisse und Lebenssituation angepassten, Therapieplan zur Behandlung Ihrer Beine. Empathische Beratung und modernste, etablierte Therapiemethoden und Kombinationstherapien haben bei uns höchste Priorität. Ihre Beingesundheit und Ästhetik ist bei uns in besten Händen.
Wir beraten Sie gerne diesbezüglich und gehen auf Ihre Fragen und Wünsche ein.
Welche Präventionsmaßnahmen gibt es bei Varikosis und Besenreisern?
Gesunde Ernährung, Gewichtsreduktion, Sport und Nahrungsergänzungsmittel, Kompressionsstrümpfe oder Medikamente können sicherlich eine Neuentstehung oder Verschlimmerung der Krampfadern hinauszögern, aber diese nicht ungeschehen machen oder verhindern.
Rezidivvarikosis – Wiederauftreten von Krampfadern, wie oft kann man Krampfadern behandeln?
Von einer Rezidivvarikosis spricht man, wenn Krampfadern nach einer vorherigen Behandlung aus unterschiedlichen Gründen wieder auftreten.
Da es sich beim Krampfaderleiden um eine chronische Erkrankung handelt, besteht auch bei erfolgreicher und sorgfältiger Vorbehandlung immer ein Risiko von ca. 3-5 %, in 10 Jahren wieder neue Krampfadern zu entwickeln.
Die neu gebildeten Krampfadern entstehen dann aber im Rahmen einer zunehmenden Bindegewebs- und Venenklappenschwäche in den bisher nicht behandelten Arealen. Einige Gründe können beispielsweise eine fehlerhafte oder unvollständige Voroperation, eine Wiedereröffnung der vorbehandelten Venen – nach einer minimal-invasiven Therapie – oder eine chronische Schwäche des tiefen Venensystems sein.
Eine sorgfältige Diagnostik ist auch in diesem Fall unumgänglich. um die Ursache/Quelle der neu gebildeten Krampfadern zu finden. Es lohnt sich in jedem Fall immer, für die nachhaltige Gesundheit Ihres Beines nochmals nachschauen zu lassen und eventuell eine erneute Therapie durchzuführen.
Wir empfehlen Krampfaderpatient:innen einen jährlichen Check-up als Vorsorgeuntersuchung in Anspruch zu nehmen, um mögliche Veränderungen frühzeitig erkennen und therapieren zu können.
Die Prävention der chronisch venösen Insuffizienz und Ihrer Folgeschäden hat höchste Priorität für die Gesundheit Ihrer Beine.
Gerade bei der Rezidivvarikosis und multiplen Vorbehandlungen an den Beinvenen sind ein exzellentes Know-how durch unsere langjährigen gefäßchirurgischen und phlebologischen Erfahrungen und moderne Kombinationstherapien durch Operation, minimal-invasive Katheterverfahren und Mikroschaumsklerosierungen sinnvoll. Wir beraten Sie gerne.
Unsere Therapie beginnt häufig dann, wenn die Patient:innen keine Hoffnung mehr haben, dass noch eine Behandlung der Krampfadern möglich wäre.
Was ist eine Seitenastvarikosis?
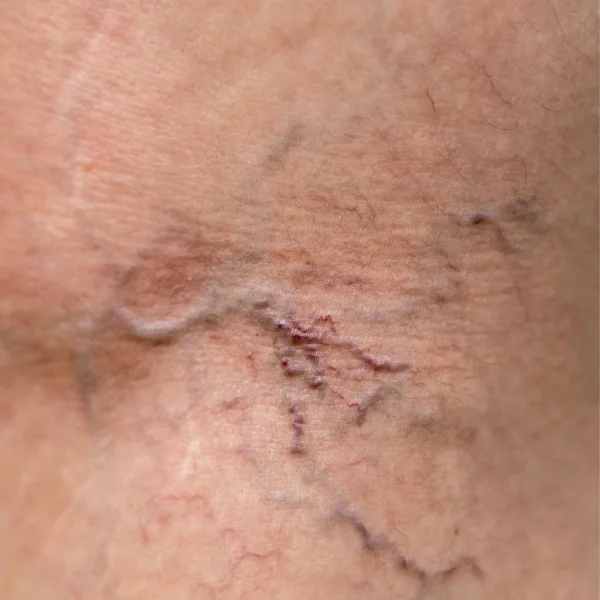
Von einer Seitenastvarikosis spricht man, wenn sich durch den venösen Reflux in den Stamm- oder Perforansvenen die venösen Seitenäste des oberflächlichen Venenetztes deformieren und ausdehnen. Es entstehen sichtbare, geschlängelte Krampfadern. Nicht selten ist die zunehmende Seitenastvarikosis das erste sichtbare Anzeichen einer zugrunde liegenden Stammvarikosis der V. saphena magna oder Vena saphena parva.
Die Grundlage der Therapie einer Seitenastvarikosis sollte immer eine sorgfältige phlebologische Diagnostik sein, um die Quelle des venösen Refluxes zu identifizieren und eine nachhaltige Krampfaderbehandlung durchführen zu können.
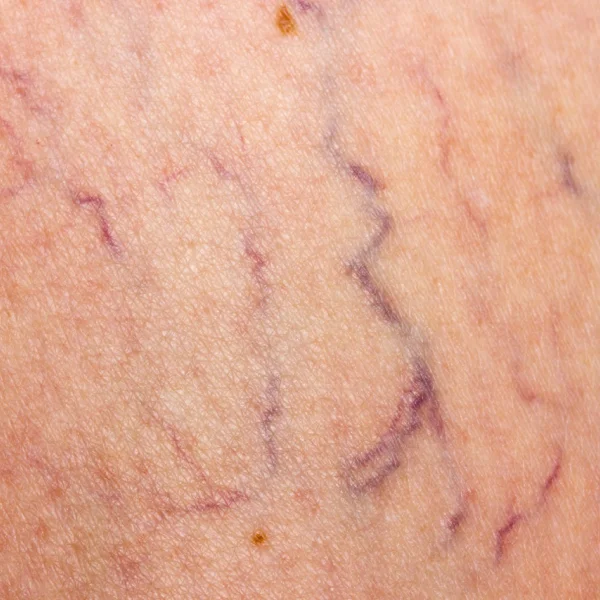
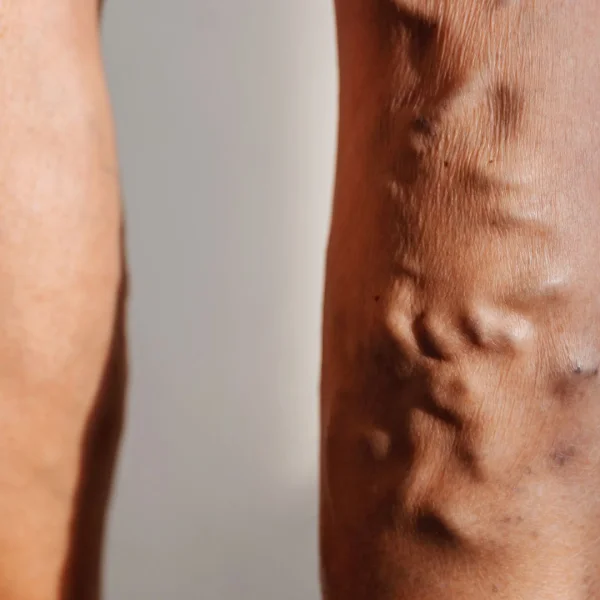
Die erkrankten Venen (Varizen) fangen an, sich zu erweitern und zu deformieren, werden sichtbarer, scheinen als blaue Stränge durch die Haut durch, oder werden knubbelig und beginnen, sich zu schlängeln. Ebenfalls können durch den erhöhten Druck in den Beinen Besenreiser und Hautveränderungen wie Ekzeme und Verfärbungen (Purpura jaune dòcre) entstehen. Häufig entstehen Symptome wie müde, schwere Beine, Schwellungen und Wassereinlagerungen (Ödeme), Juckreiz oder Muskelkrämpfe.
Diese Veränderungen werden meist als optisch und kosmetisch störend empfunden, sind aber aus phlebologischer Sicht keinesfalls nur ein ästhetisches Problem.