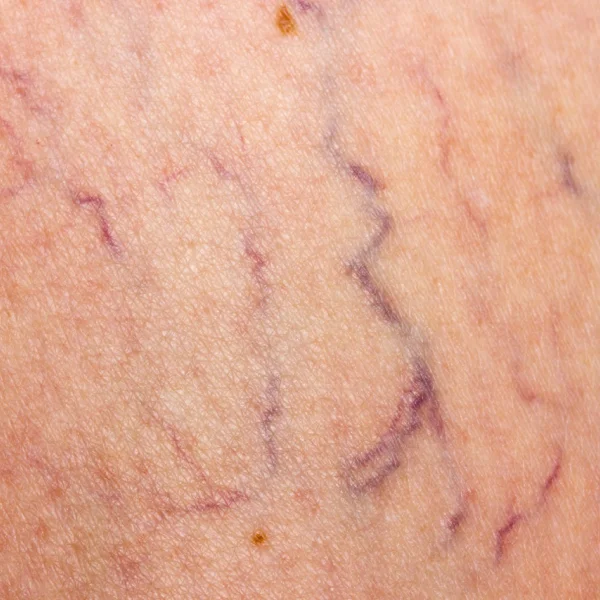
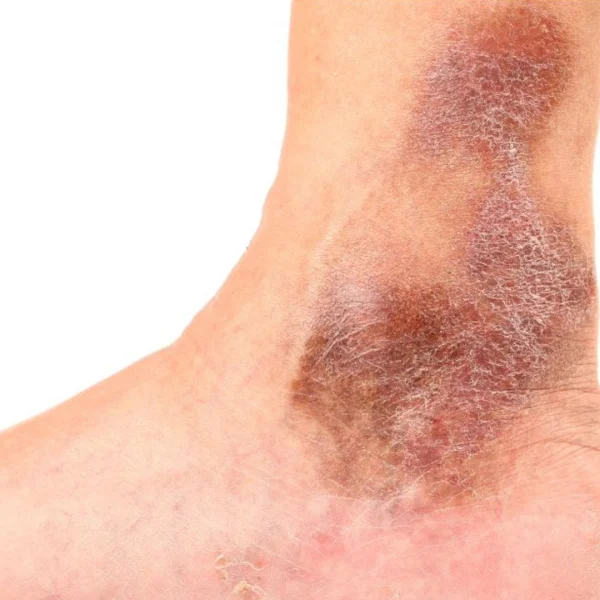
Thrombose
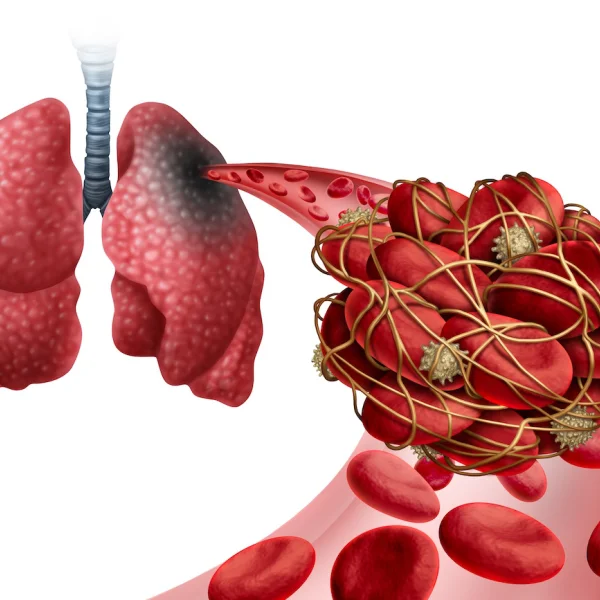
Bei einer Thrombose bildet sich ein Blutgerinnsel (Thrombus) in einer Vene oder Arterie und behindert den Blutfluss oder verschließt das Gefäß.
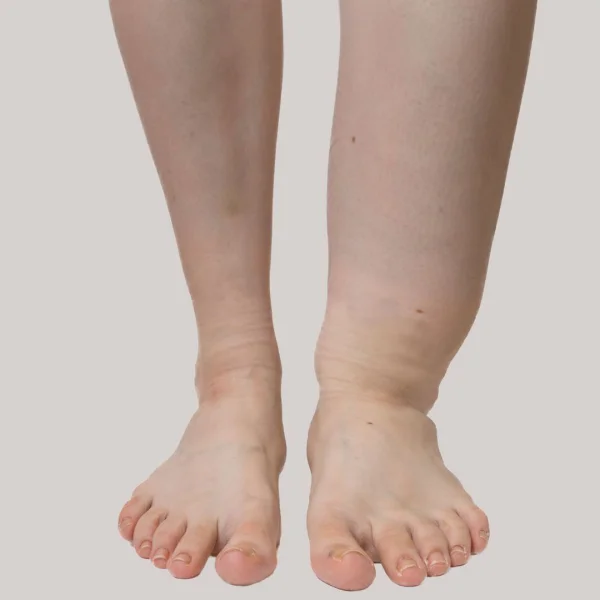
Eine Thrombose stellt einen medizinischen Notfall dar.
Eine Thrombose kann theoretisch in jedem Gefäß des Körpers vorkommen – mit unterschiedlichen Folgen. Verschließt das Gerinnsel eine Arterie, handelt es sich um eine arterielle Thrombose. Das kann der Grund für einen Herzinfarkt, Schlaganfall oder akuten Beinarterienverschluss sein. Auch im Herz können sich Thromben bilden.
Thrombosen entstehen aber auch in Venen (Venenthrombose). Das kann in verschiedenen Körperregionen passieren – beispielsweise in Venen des Gehirns (zum Beispiel als Sinusvenen-Thrombose), oder in der Pfortader, die das Blut vom Darmtrakt zur Leber leitet (Pfortader-Thrombose), ebenso in den Arm- und Schultergürtelvenen (Paget-von-Schroetter-Syndrom). Am After kann es zu einer schmerzhaften Analvenenthrombose kommen.
Eine Thrombose kann akut, subakut oder auch still verlaufen.
Wir unterscheiden der Übersichtlichkeit halber in diesem Kapitel:
oberflächliche Venenthrombosen
tiefe Venenthrombosen
Muskelvenenthrombosen
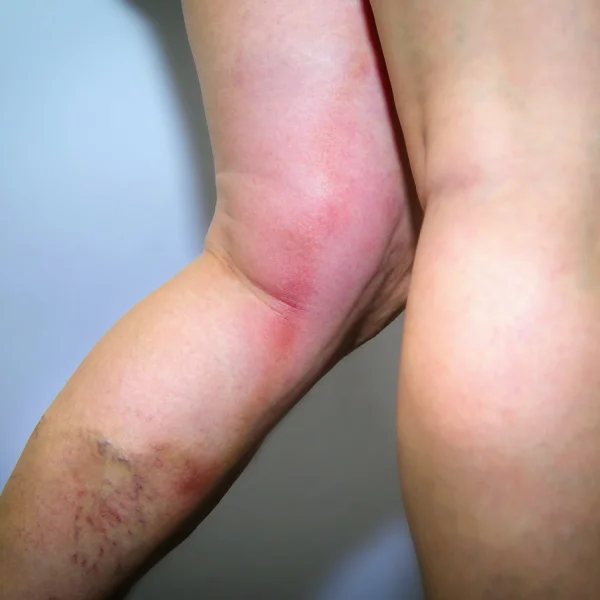
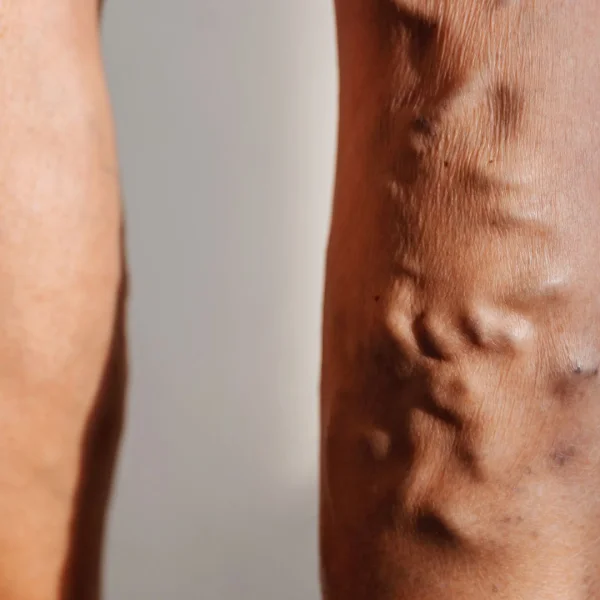
Die oberflächliche Venenthrombose ist eine nicht infektiöse Entzündung in den oberflächlichen Venen, die durch ein Blutgerinnsel (Thrombus) in der betroffenen Vene bzw. Krampfader ausgelöst wird.
Was sind die Symptome einer oberflächlichen Venenthrombose (OVT)?
Die OVT äußert sich meistens durch eine Rötung und tastbare, strangförmige oder kugelige Verhärtungen im Bereich der betroffenen Venen. Häufig treten starke lokale Schmerzen und ein Druckgefühl auf.
In ca. 30% der Fälle liegt begleitend ebenfalls eine tiefe Beinvenenthrombose vor, die eine lebensbedrohliche Krankheit darstellt.
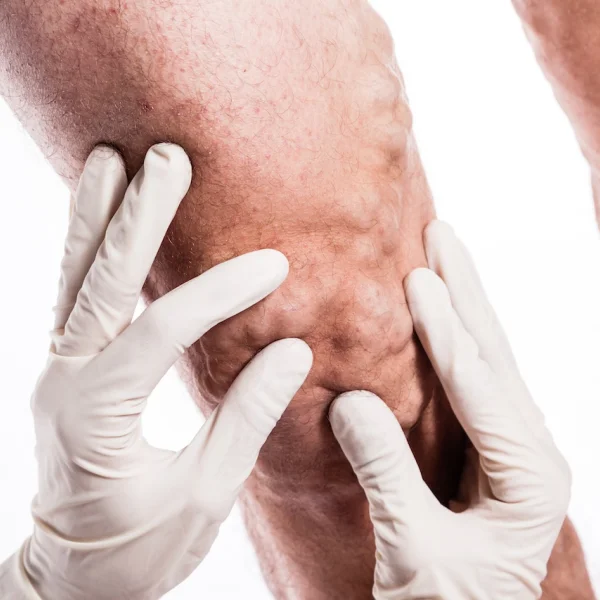
Jeder Verdacht einer oberflächlichen Beinvenenthrombose sollte durch einen Spezialisten und eine Ultraschalluntersuchung umgehend abgeklärt und behandelt werden.
Früher hat man die oberflächliche Venenthrombose als Thrombophlebitis bezeichnet.
Wie entsteht eine oberflächliche Venenthrombose?
Durch den verlangsamten Blutfluss, Blutverwirbelungen oder Verletzungen der Venenwand oder Dysfunktion der Venenklappen in den Krampfadern bildet sich ein Thrombus.
Am häufigsten treten die oberflächlichen Venenthrombosen zwischen dem 50. und 70. Lebensjahr in den Seitenastvarizen auf, können aber auch deutlich jüngere Menschen betreffen.
Mit zunehmendem Lebensalter und Dauer des Krampfaderleidens steigt die Wahrscheinlichkeit, an einer oberflächlichen Venenthrombose zu erkranken.
Die Behandlung einer Thrombose, egal ob tief oder oberflächlich, sollte definitiv von einem Spezialisten durchgeführt und begleitet werden.
Diagnostik und Therapie einer oberflächlichen Venenthrombose (OVT) bei veins.berlin
Die Diagnose einer oberflächliche Venenthrombose wird durch eine klinische Untersuchung in Kombination mit einer sorgfältigen Ultraschalluntersuchung und Ihrer individuellen Anamnese gestellt.
Die Behandlung einer OVT ist abhängig von der Lokalisation und dem Ausmaß des gebildeten Thrombus und des betroffenen Venenabschnittes.
Es sollte umgehend eine Kompressionstherapie durch einen Kompressionsverband oder einen angepassten Kompressionsstrumpf erfolgen. Die Kompressionstherapie lindert die Schmerzen und Beschwerden, hilft durch den Druck von außen dabei, den Thrombus abzubauen und normalisiert den Blutfluss in den Venen.
Bei ausgeprägten, oberflächlichen Venenthrombosen kann eine vorübergehende Therapie mit Medikamenten notwendig sein, die die Blutgerinnung hemmen, um ein Fortschreiten der Thrombose in das tiefe Venensystem zu verhindert.
Eine lokale Therapie der betroffenen Areale durch Kühlung, Salben (z.B. Heparin) und antientzündliche Schmerzmittel kann ebenfalls Linderung schaffen.
Ist die OVT auf Grund eines Krampfaderleidens aufgetreten, sollte man nach Abklingen der Akutsymptomatik unbedingt präventiv die Varikosis behandeln, um einer erneuten oberflächlichen Venenthrombose zuvorzukommen.
Eine tiefe Beinvenenthrombose (TVT) ist ein medizinischer Notfall. Es kommt zum Verschluss einer oder mehrerer tiefer Bein- oder Beckenvenen durch ein Blutgerinnsel (Thrombus) und zu einer vitalen Bedrohung des betroffenen Beines.
Eine tiefe Venenthrombose (TVT) kann durch verschiedenste Ursachen entstehen und begünstigt werden:
mangelnde Bewegung durch Bettlägerigkeit
Immobilisation oder Ruhigstellung durch orthopädische Erkrankungen (Schiene/ Gips)
schweren Krankheiten wie Tumorerkrankungen
längeren Reisen (Flugreisen, Autofahrten)
genetische oder erworbene Störungen der Blutgerinnung und erhöhter Gerinnungsneigung nach Operationen, Dehydratation (Flüssigkeitsmangel), Medikamenten (Hormoneinnahme – z.B. „die Pille“), Chemotherapeutika
Verletzungen und Traumata der Venen
Welche Beschwerden kann eine tiefe Beinvenenthrombose verursachen?
Typische Beschwerden sind Schmerzen in der Wade, im Oberschenkel oder in der Hüfte, die sich beim Gehen und Stehen verstärken, je nach Lokalisation der Thrombose.
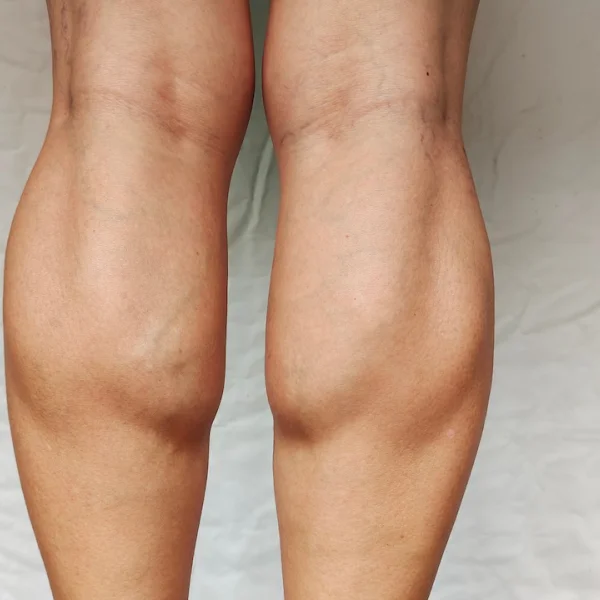
Auch eine Schwellung, Überwärmung oder rötlich-bläuliche Hautverfärbung können Hinweise auf eine tiefe Venenthrombose sein.
Sichtbare Venen: Wenn das Blut über die verschlossene Vene nicht mehr richtig abfließen kann, sucht es sich manchmal Umwege. Es strömt vermehrt durch oberflächlich gelegene Venen. Sie können als "Warnvenen" am Schienbein hervortreten und deutlich zu sehen sein.
Wie wird eine Thrombose im Venenzentrum am KuDamm diagnostiziert?
Die Diagnose einer tiefen Venenthrombose wird im Rahmen einer Akutvorstellung in unserer Sprechstunde durch eine klinische Untersuchung in Kombination mit einer sorgfältigen Ultraschalluntersuchung und Ihrer individuellen Anamnese gestellt. In einigen Fällen wird noch ein D-Dimer Test durchgeführt, um die Thrombosemarker im Blut zu bestimmen.
Gefährliche Komplikation: Lungenembolie
Vor allem bei unbehandelten Bein- und Beckenvenenthrombosen besteht die Gefahr, dass es zu einer potenziell lebensbedrohlichen Lungenembolie kommt:
Teile des Thrombus können sich lösen und mit dem Blutstrom in ein Gefäß in der Lunge gespült werden.
Mögliche Symptome einer Lungenarterienembolie sind plötzliche Atemnot, Brustschmerzen, Husten, Herzklopfen oder Herzrasen, Bewusstlosigkeit.
Eine ausgedehnte Lungenembolie belastet das Herz. Schlimmstenfalls kommt es zum Herzversagen und kann lebensbedrohlich sein.
Sollten Sie den Verdacht einer Lungenembolie haben, begeben Sie sich sofort in eine Notaufnahme oder rufen Sie den Rettungsdienst.
Die zügige Einleitung einer konsequenten Kompressionstherapie bei akuter tiefer Beinvenenthrombose ist essentiell zur Prävention eines postthrombotischen Syndroms.
Behandlung einer tiefen Venenthrombose (TVT) im Venenzentrum am KuDamm
Es gilt vor allem, das Wachstum des Blutgerinnsels zu verhindern, die Normalisierung des Blutflusses wieder sicherzustellen und lebensgefährliche Komplikationen wie eine Lungenembolie zu vermeiden.
Die Behandlung einer TVT sollte immer von einem Spezialisten durchgeführt und begleitet werden.
Die Therapie der Wahl ist eine Antikoagulation durch ein Blut verdünnendes Medikament in Tabletten- oder Spritzenform und eine langfristige Kompressionstherapie durch angepasste Strümpfe der Kompressionsklasse II nach Maß, um ein postthrombotisches Syndrom möglichst zu vermeiden.
Akut sollte umgehend eine Kompressionstherapie durch einen Kompressionsverband erfolgen, wenn kein passender Strumpf verfügbar ist. Die Kompressionstherapie lindert die Schmerzen und Beschwerden, hilft durch den Druck von außen dabei, den Thrombus abzubauen und normalisiert den Blutfluss in den Venen.
Eine lokale Therapie der betroffenen Areale durch Kühlung, Salben (z.B. Heparin) und antientzündliche Schmerzmittel kann ebenfalls Linderung schaffen.
Die Langzeitfolge einer tiefen Beinvenenthrombose kann das so genannte postthrombotische Syndrom sein. Je nach Diagnosekriterien entwickeln 20–63% der Patient:innen ein postthrombotisches Syndrom (PTS) mit Schweregefühl, Schwellneigung und Schmerzen mit unterschiedlichen Stadien der chronisch venösen Insuffizienz (CVI) bis hin zu trophischen Störungen und Ulzerationen (Ulcus cruris).
Sonderform: Muskelvenenthrombose
Die Muskelvenenthrombose stellt eine eigene Erkrankung dar.
Sie tritt meist am Unterschenkel in der Wadenmuskulatur auf.
Die oberflächliche Wadenmuskulatur besteht aus dem Musculus gastrognemicus mit seinen zwei Anteilen, dem Caput mediale und dem Caput laterale. Darunter liegt der Musculus soleus.
Eine Entstehung einer Wadenmuskelvenenthrombose kann viele Ursachen haben.
Immobilisationen auf z.B. Langstreckenflügen, langen Autofahrten, Operationen mit anschließender Schienung/ Teilbelastung des Beines, Krampfadern, oberflächliche Venenthrombosen, Krampfaderoperationen und Verödungen im Rahmen eines postthrombotischen Syndroms.
Welche Symptome verursacht eine Muskelvenenthrombose?
Viele Muskelvenenthrombosen bleiben unbemerkt, die Muskelvenen sind paarig angelegt (es gibt immer 2 Stück), so dass bei Verschluss einer Vene die andere die Transportfunktion im Regelfall ausgleichen und übernehmen kann.
Bei einer symptomatischen Muskelvenenthrombose besteht meist ein lokalisierter Schmerz im Bereich der Wadenmuskulatur der bei Bewegung zunimmt.
Die Diagnostik erfolgt durch eine Sonografie mit einem hochauflösenden Ultraschallgerät und durch einen geübten Untersucher.
Wie wird eine Muskelvenenthrombose behandelt?
Eine Diagnostik und Therapie bei Verdacht auf Muskelnvenenthrombose sollte immer erfolgen, um Komplikationen wie das Thrombuswachstum in die tiefen Beinvenen, das Risiko eine Lungenembolie und die Entstehung eines postthrombotischen Syndroms zu verringern.
Bei einer unbemerkten Muskelvenenthrombose ist laut aktueller Studienlage davon auszugehen, dass sich ca. 80% der isolierten Muskelvenenthrombosen eigenständig innerhalb von drei Monaten auflösen.
Liegt eine Muskelvenenthrombose vor, sollte eine Antikoagulation (Hemmung der Blutgerinnung), in der Regel für drei Monate, in Kombination mit einer Kompressionstherapie durch einen Kompressionsstrumpf der Klasse II umgehend begonnen werden und engmaschig phlebologisch kontrolliert werden.
FAQ zur Diagnose Thrombose
Wie wird eine tiefe Venenthrombose behandelt?
Eine unbehandelte Thrombose kann möglicherweise lebensgefährliche Komplikation, wie eine Lungenembolie, zur Folge haben. Daher muss jeder klinische Thromboseverdacht rasch so weit abgeklärt werden, dass eine sichere Therapieentscheidung getroffen werden und eine Therapie eingeleitet werden kann.
Die Zielsetzung der Akutbehandlung einer tiefen Becken-/ Beinvenenthrombose besteht vorrangig darin, ein weiteres Wachstum des Thrombus zu verhindern und das Risiko von lebensbedrohlichen Komplikationen, wie das einer Lungenembolie, zu reduzieren.
Die Behandlung mit gerinnungshemmenden Medikamenten selbst bewirkt zwar keine Auflösung des Blutgerinnsels, hilft dem Organismus aber, die körpereigenen Mechanismen zur Auflösung des Thrombus anzukurbeln (Fibrinolyse).
Mit der zügigen Einleitung einer therapeutischen Antikoagulation sinkt das Risiko für eine erneute tiefe Venenthrombose und eine Lungenembolie. Eine frühzeitige begonnene Therapie reduziert auch das Auftreten und den Schweregrad eines postthrombotischen Syndroms.
Der aktuelle Standard der Thrombosetherapie besteht aus gerinnungshemmenden Medikamenten („Blutverdünner“). Diese können sowohl in Spitzenform, als auch in Tablettenform eingenommen werden. Zusätzlich sollte bei jeder Thrombose eine sofortige Kompressionstherapie der betroffenen Extremität (Bein, Arm) durch eine Kompressionsbadagierung oder einen Kompressionsstrumft nach Maß der Kompressionsklasse II erfolgen. Durch den Kompressionsdruck von außen wird der Blutfluss im Bein schneller normalisiert und der Schweregrad eines eventuell später auftretenden, postthrombotischen Syndroms wird reduziert.